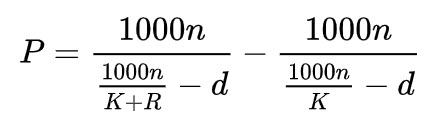Profesor
Dr. José A. Calvache Anaya
Doctor en Optometría y Ciencias de la Visión
Máster en Optometría Avanzada y Ciencias de la Visión
Experto en Bioestadística
Servicio Oftalmología Hospital Quirónsalud Palmaplanas, Palma de Mallorca, España
Objetivos del Curso
Objetivo general:
Presentar los fundamentos clínicos, teóricos e instrumentales del cálculo de la potencia de la lente intraocular en la cirugía de cristalino.
Objetivos específicos:
- Recordar algunos fundamentos de Óptica Fisiológica aplicada
- Describir ópticamente el ojo fáquico y el pseudofáquico
- Explicar el proceso de la cirugía de la catarata
- Saber estimar la potencia de la lente intraocular (LIO) en base a los parámetros biométricos del paciente
- Conocer las interrelaciones entre valores biométricos y potencia de la LIO
- Conocer las variables biométricas necesarias para obtener la potencia de la LIO y cómo se obtienen
- Explicar los fundamentos de la biometría ultrasónica y óptica
- Conocer las principales fórmulas de cálculo utilizadas en la actualidad
- Describir los procedimientos clínicos realizados en el cálculo de la potencia de la LIO
- Practicar el cálculo de LIO mediante herramientas web
Temario
Bloque 1: Óptica Fisiológica Aplicada
- El sistema óptico ocular
- Alteraciones de la óptica ocular
- Relación entre la refracción y la longitud axial
- Potencia de un sistema de dos lentes
- Efectos de los cambios en la separación de dos lentes en la refracción
Bloque 2: El ojo fáquico y pseudofáquico
- Descripción del ojo fáquico y pseudofáquico
- Animación de una cirugía de catarata
- Parámetros biométricos normativos
- El ojo pseudofáquico
- Potencia de la LIo: ¿puede hacerse una estimación en conociendo algún dato biométrico?
- Interrelaciones entre valores biométricos y potencia de la LIO
Bloque 3: Empezando a calcular la potencia de la LIO
- Un poco de historia
- Variables de las que depende la potencia de la LIO
- Fórmula SRK ((de Sanders, Retzlaff y Kraff)
- Generaciones de fórmulas
- La posición efectiva de la lente (PEL, o ELP en inglés)
- Ejemplo: predicción de la ELP con la fórmula de Haigis
Bloque 4: Queratometría (I)
- Queratometría simulada (Sim-K)
- Características de la potencia corneal
Bloque 5: Biometría ultrasónica y óptica
- Fundamentos de la biometría ultrasónica
- Procedimientos clínicos
- Fundamentos de biometría óptica
Bloque 6: Procedimientos clínicos
- El protocolo de medidas y cálculo
- Seguridad en la obtención de la potencia de la LIO
Bloque 7: Prácticas
- Resolución de casos prácticos
Bloque 8: Lente fáquica y astigmatismo
- Paso 1: trasladar refracción al plano corneal
- Paso 2: trasladar la refracción al plano de la lente
- Ejemplo clínico: ICL en miope alto
Bloque 9: Queratometría (II)
- Limitaciones de la queratometría
- Potencia corneal real
- Ejercicio
Bloque 1: Óptica Fisiológica Aplicada
Concepto de Óptica Fisiológica
La Óptica Fisiológica aplica los fundamentos físicos de la Óptica al ojo. El profesional que realiza biometría ocular y calcula lentes intraoculares (LIO), ha de conocer el sistema óptico ocular en profundidad.
Relaciones clave que el biometrista debe conocer:
- Relación entre óptica del ojo normal y la refracción (cambios axiales, queratométricos...)
- La longitud axial determina en gran medida la refracción: ojos largos, miopes; ojos cortos, hipermétropes
- Relación entre óptica del ojo alterado, parámetros biométricos y la refracción
- ¿Qué cambios induce en la óptica ocular la cirugía refractiva corneal?
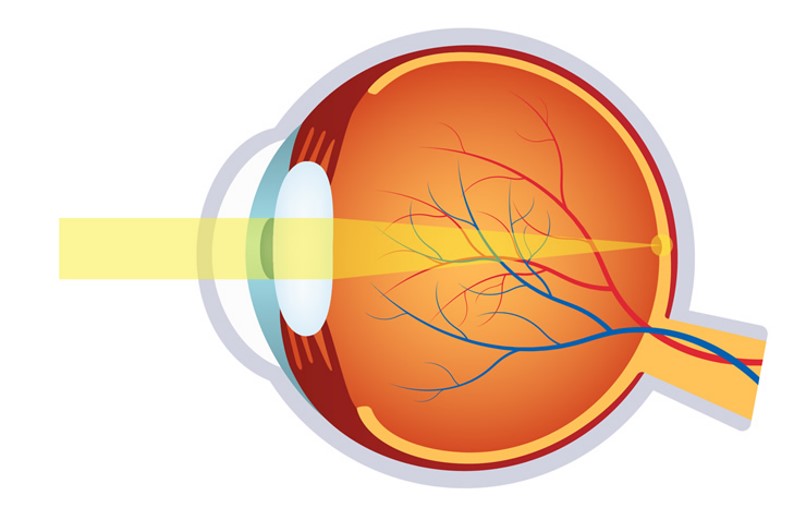
Figura 1.1: Sistema óptico del ojo humano
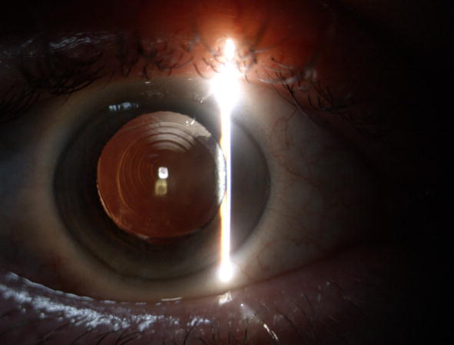
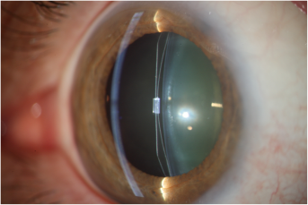
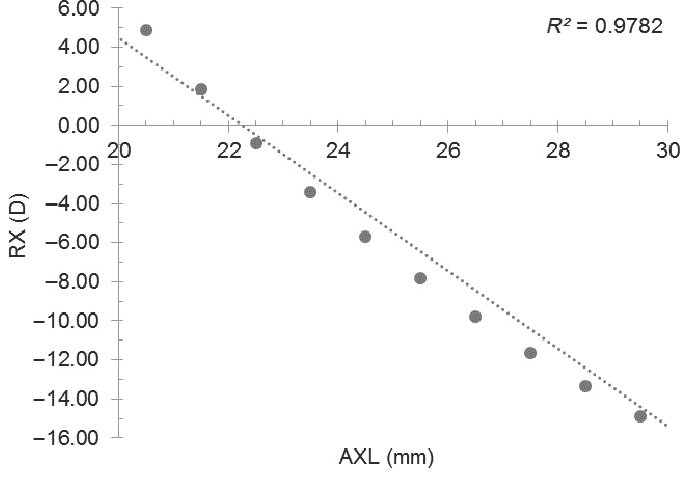
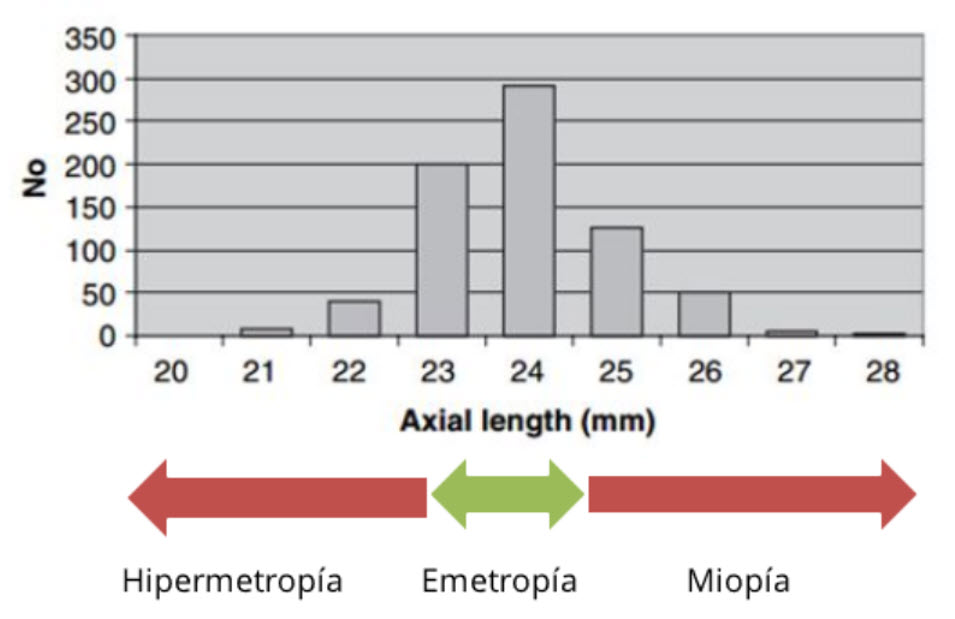
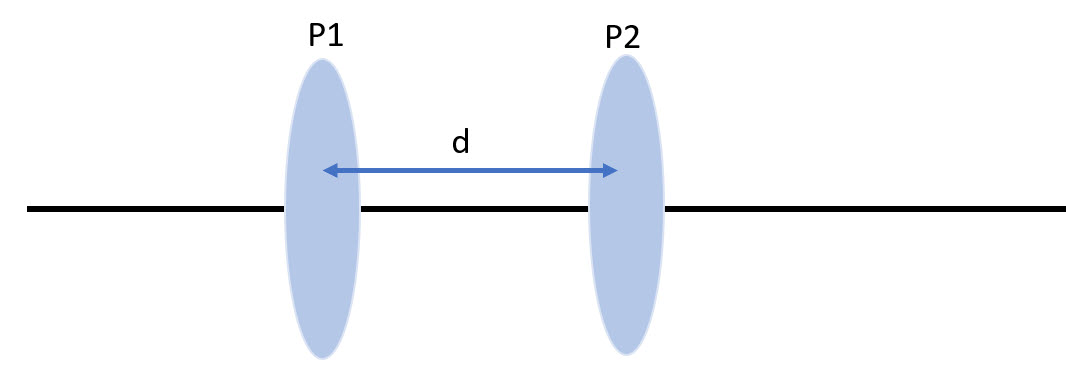
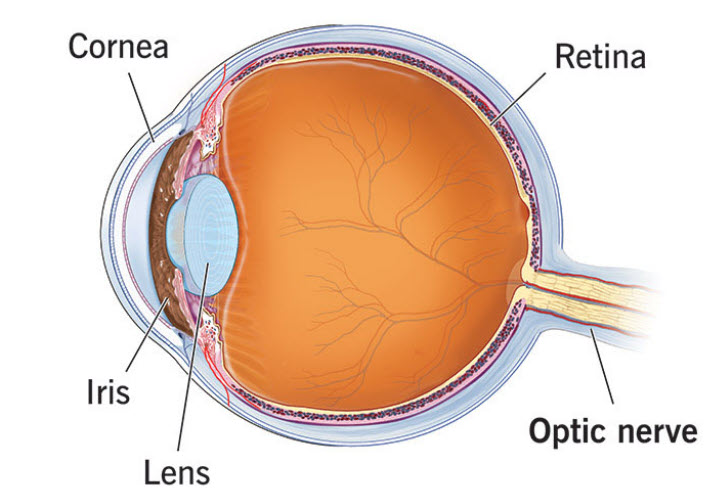
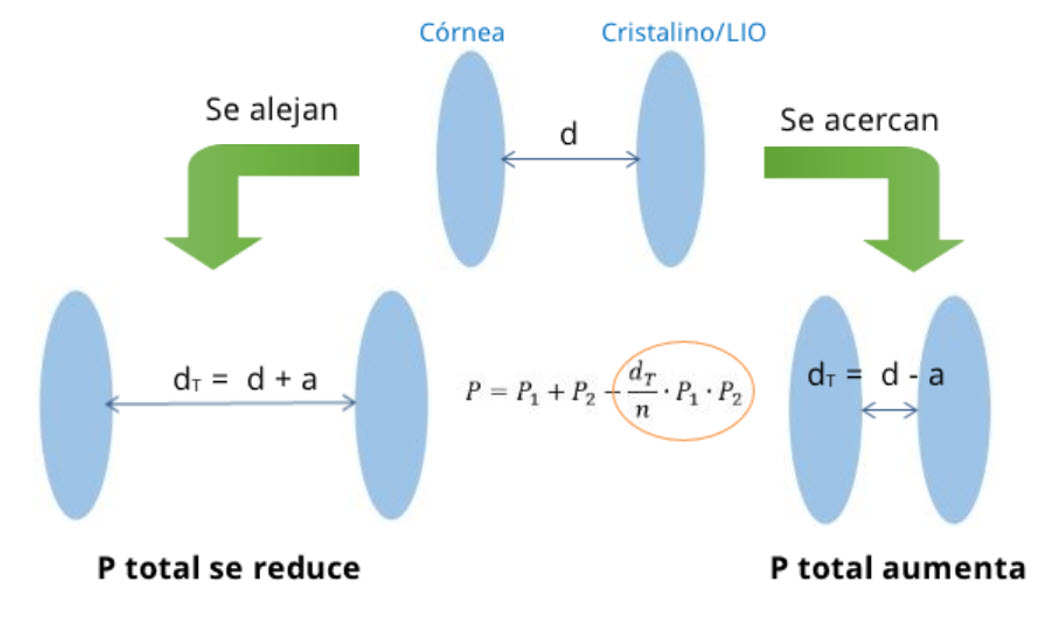
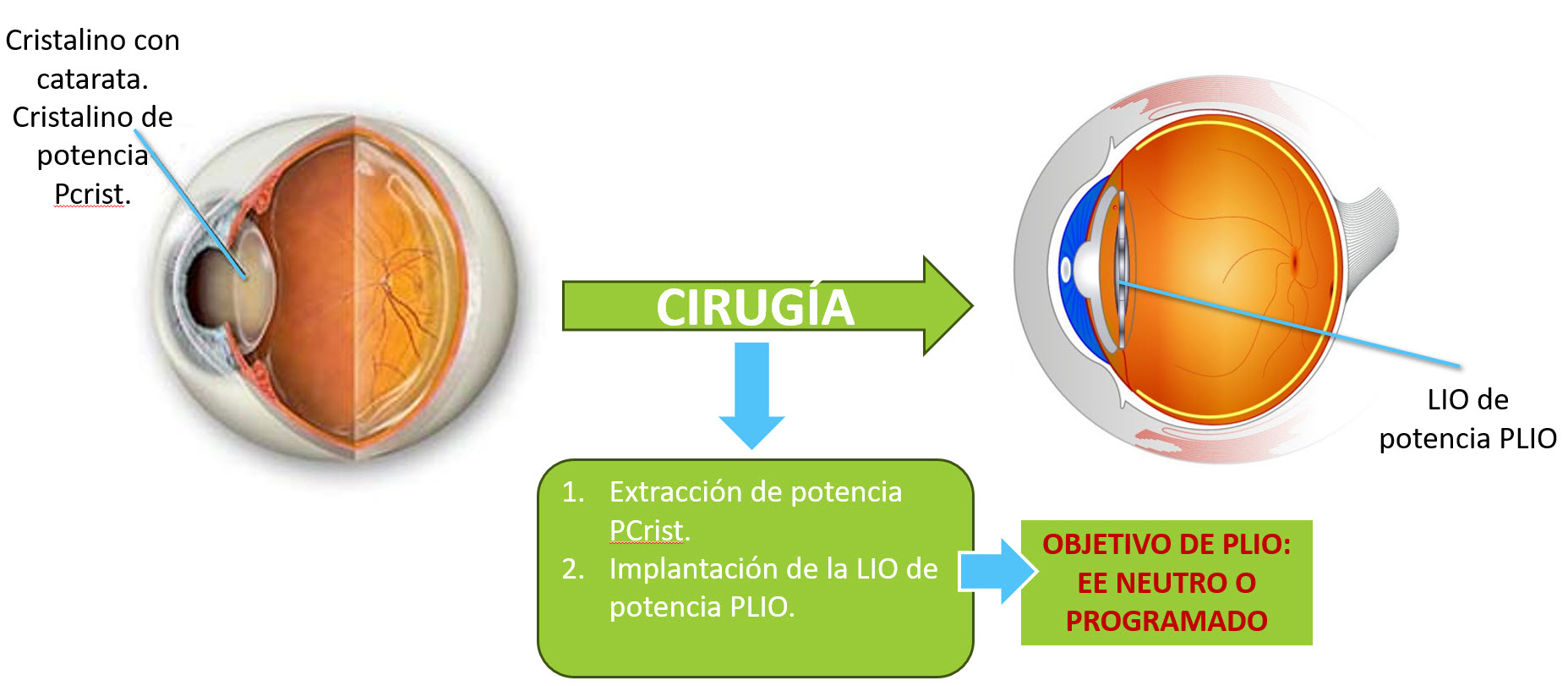 Figura 2.1: Del ojo fáquico al pseudofáquico a través de la cirugía
Figura 2.1: Del ojo fáquico al pseudofáquico a través de la cirugía
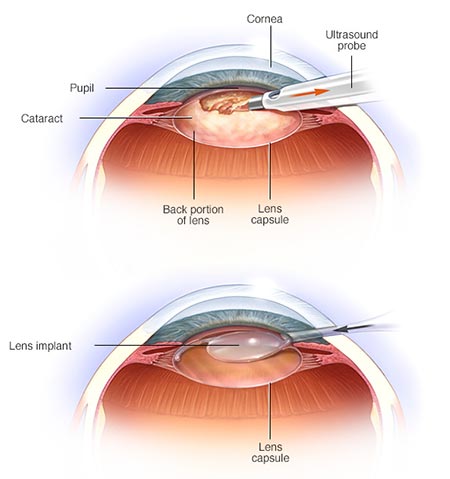


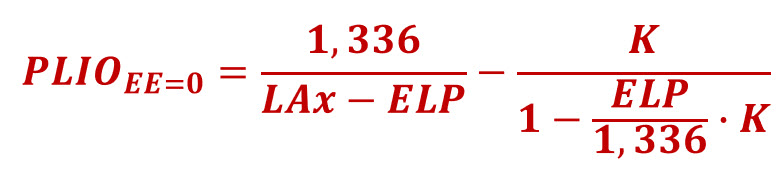
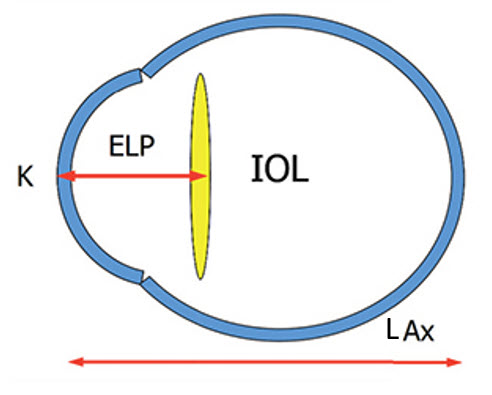
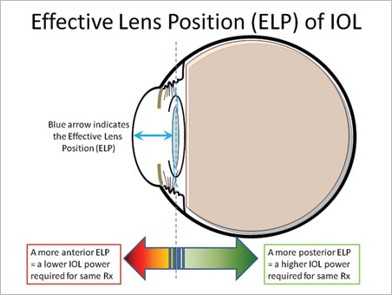
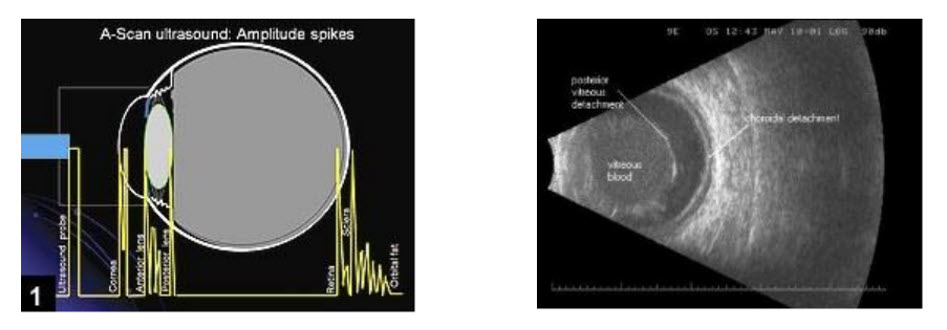 Figura 4.1. Ecogramas en Modo-A (izquierda) y en Modo-B (derecha).
Figura 4.1. Ecogramas en Modo-A (izquierda) y en Modo-B (derecha).